Du hast oder kennst Jemanden mit Rückenschmerzen?
Brauchst du Unterstützung?
Termin buchenLeidest du unter Rückenschmerzen oder kennst du jemanden, der betroffen ist?
Verstehe deine Schmerzen und finde zurück zu mehr Bewegungsfreiheit.
Rückenschmerzen sind weit verbreitet und können deinen Alltag stark beeinträchtigen. Doch du bist nicht allein! PlenaVita bietet dir einen umfassenden Einblick in das Thema Rückenschmerzen.
Was erwartet dich?
Klarheit: Wir erklären dir die Ursachen und Folgen von Rückenschmerzen – basierend auf wissenschaftlichen Studien und unserer jahrelangen Erfahrung.
Individuelle Lösungen: Entdecke unsere Behandlungsmethoden und erfahre, wie wir dir helfen können, Deine Schmerzen zu lindern und deine Beweglichkeit zu verbessern.
Antworten auf deine Fragen: Kläre deine Unsicherheiten und räume mit hartnäckigen Mythen rund um das Thema Rückenschmerzen auf.
VERBREITUNG (EPIDEMIOLOGIE)
Rückenschmerzen haben weltweit eine große Bedeutung und können begleitet werden von (zum Teil starken) Einschränkungen hinsichtlich der Arbeits- und Alltagsfähigkeit. 17, 37, 39, 60, 64, 75, 97 Studien fanden heraus, dass Menschen deutlich häufiger ihreArbeitsstelle aufgrund von Rückenschmerzen aufgeben müssen, als aufgrund von anderen Erkrankungen: Beispielsweise ist die Arbeitsunfähigkeit aufgrund von Rückenschmerzen häufiger, als aufgrund von Diabetes, Bluthochdruck, Asthma, Herz- und Atemwegserkrankungen zusammen! 17, 37, 39, 60, 64, 75, 97
Das Auftreten von Rückenschmerzen ist am niedrigsten in der jungen Bevölkerung Im Lebensabschnitt von 30 – 60 Jahren nimmt das Phänomen zu, danach stabilisiert sich die Häufigkeit. Innerhalb der Bevölkerung hat sich die Häufigkeit von Rückenschmerzen (vor allem von chronischen Rückenschmerzen) im Zeitraum von 1992 bis 2006 fast verdreifacht. 30, 40 Im Jahr 2018 waren weltweit 65 Millionen Menschen von Rückenschmerzen betroffen, was eine Verschlechterung von 17,5% gegenüber 2017 beträgt. 102
Dennoch ist es wichtig zu erläutern, dass trotz der hohen Häufigkeit, allgemein eine sehr gute Prognose besteht, zumal sich die meisten akuten Rückenschmerzen ohne jegliche Behandlung innerhalb von 6 Wochen verbessern (ca. 75 – 90% der Patient:innen). 3, 17, 39, 41, 64, 75, 81
DEFINITION UND KLASSIFIKATION VON RÜCKENSCHMERZEN
Der Begriff “Rückenschmerzen” ist ein sehr weit gefasster Begriff. Wir sprechen hierbei nicht über Erkrankungen wie Arthrose, Osteoporose oder Sarkopenie, bei denen die Ursache der Beschwerden sofort ersichtlich ist. Rückenschmerzen können durch eine fast unüberschaubare Anzahl von Faktoren verursacht werden. 25, 37, 46, 51, 64, 66, 70, 102
Wegen der vielen möglichen Ursachen ist es wichtig, den Begriff Rückenschmerzen zu definieren. In der Wissenschaft werden Rückenschmerzen oft nach Spezifität definiert. Diese Definition sieht wie folgt aus: 51, 64
Spezifische Rückenschmerzen:
Rückenschmerzen aufgrund einer potenziell (schwerwiegenden) spezifischen Grunderkrankung. Beispiele sind die drei bereits erwähnten Erkrankungen Arthrose, Osteoporose und Sakropenie, aber auch Tumor-Erkrankungen, Infektionen, Morbus Bechterew, schwere Spinalkanalstenosen (Verengung des Spinalkanals) oder das Cauda Equina Syndrom (Schädigung der Nervenfasern am unteren Ende des Rückenmarks). 51, 64, 65, 71, 100, 102
Rückenschmerzen aufgrund einer Irritation oder Schädigung von (angrenzenden) Strukturen der Wirbelsäule, wie zum Beispiel Wirbelbrüche und Gleitwirbel, Facettengelenke (Gelenke zwischen den einzelnen Wirbeln), Bandscheiben, Muskeln, Sehnen, Nerven, etc. 51, 64, 65, 71, 100, 102
Unspezifische Rückenschmerzen. Es kann sein, dass die Rückenschmerzen nicht durch eine bestimmte anatomische oder krankhafte Ursache verursacht werden, sondern zum Beispiel durch eine Kombination der unten genannten Risikofaktoren. Dies ist bei 90% aller Patient:innen mit Rückenschmerzen der Fall. 46, 50, 51, 64, 65, 89
Da Patient:innen mit unspezifischen Rückenproblemen die größte Gruppe mit Rückenschmerzen darstellen, konzentrieren wir uns auf dieser Seite auf diese Gruppe, sofern nicht anders angegeben. 51, 64, 65
WIE ENTSTEHT DIE PROBLEMATIK?
Die heutige Sichtweise versteht unspezifische Rückenschmerzen als einen komplexen Zustand, welcher unter anderem durch ein Zusammenspiel von biologischen, physischen, psychologischen und sozialen Einflussfaktoren geprägt wird. 25, 37, 46, 64, 65, 66, 70, 102 Die Komplexität der Ursachen für das Auftreten von Rückenschmerzen verhindert oft, eine einzelne präzise Ursache für die Schmerzen und/oder Einschränkungen bestimmen zu können. 25, 37, 46, 64, 65, 66, 79
Häufig wird bei unspezifischen Rückenschmerzen von sogenannten Risikofaktoren gesprochen. Diese Risikofaktoren können das Auftreten von Rückenschmerzen begünstigen. Hier unten erhalten Sie eine kurze Zusammenfassung von den häufigsten genannten Risikofaktoren, im Zusammenhang mit Rückenschmerzen: 25, 37, 46, 51, 59, 64, 65, 70, 71, 74, 95, 102
Biologische Faktoren
Gewebepathologie (z.B. ein Verlust der Muskelmasse)
Gewebebelastung
Reaktionen des Immunsystems
Muskelschutzspannung
Körpergewicht
Rauchen
Nebendiagnosen
Genetik
Physische Faktoren
Bewegungsvermeidung / Angst vor Bewegung
Katastrophisierung
Stress
Depressionen
Schlafstörungen
Unzufriedenheit
Physische Aktivität (in nur wenigen Fällen)
Psychische Faktoren
Ängste & Angstvermeidung
Katastrophisierung
Selbstwirksamkeit
Sorgen & Kummer
Stress
Depression
Schlafstörungen
Unzufriedenheit
Soziale Faktoren
Arbeitsstress und -unzufriedenheit
Einkommen
Arbeitsausfall
Familienleben
Soziale Unterstützung
Vorherige Erfahrungen
Ein wichtiger Aspekt bei Rückenschmerzen sind die Begriffe “Belastung” und “Belastbarkeit”. Oft werden entstehende Rückenbeschwerden damit in Verbindung gesetzt, dass eine Überlastung stattgefunden hat. Vielmehr liegt jedoch das Problem darin, dass unser Körper minder belastbar geworden ist durch verschiedene Faktoren und es somit schneller zu Überlastungsproblemen kommt.
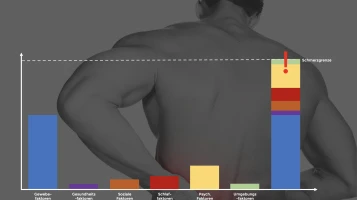
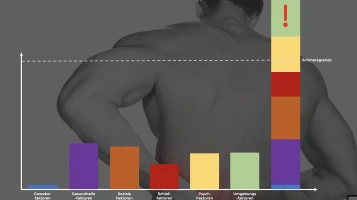
Je nach Individuum, Entstehungsweise, Lebensstil und Vorgeschichte können die oben genannten Risikofaktoren eine unterschiedliche Rolle spielen in der Entstehung und Fortbestehen von Rückenschmerzen. Die Bilder unten zeigen dies beispielhaft auf: Blau steht für Gewebefaktoren, die anderen Farben stehen für unterschiedliche Risikofaktoren.
SYMPTOME
Die Beschwerden bei Rückenschmerzen sind häufig sehr individuell und die dadurch empfundenen Einschränkungen unterscheiden sich somit stark zwischen den einzelnen Personen. Die am meisten vorkommenden Symptome sind: 37, 49, 51, 57, 64
Eingeschränkte Beweglichkeit
Plötzlich stechender Schmerz
(Dauer)Schmerz bei Belastung und/oder in Ruhe
Muskelverspannung
Abgeschlagenheit
Ausstrahlende Schmerzen in Arme oder Beine
Kribbeln und Taubheitserscheinungen
DIAGNOSTIK
Für eine adäquate Diagnosestellung können drei Untersuchungsmethoden durchgeführt werden: 4, 14, 33, 37, 47, 51, 57, 64, 65, 100
Das Anamnesegespräch. Hier werden Fragen bezüglich der vorhandenen Problematik(en) gestellt, sowie des Verlaufs und der körperlichen Einschränkungen
Die körperliche Untersuchung, bei der verschiedene Bewegungen, Funktionen sowie Schmerz Provokations- und Reduktionstests durchgeführt werden.
Falls erforderlich, kann eine bildgebende Diagnostik in Form von Röntgen-, CT- oder MRT-Untersuchung durchgeführt werden.
Es ist wichtig zu beachten, dass die ersten beiden Untersuchungsmethoden immer durchgeführt werden sollten und dass das Letzte, die bildgebende Diagnostik, optional ist und nur bei Verdacht auf ernsthafte (spezifische) Erkrankungen ärztlich angeordnet und durchgeführt werden sollte. 4, 14, 47, 51, 57, 64, 65, 72, 100
Warum ist dies der Fall?
Bildgebende Diagnostik wird immer noch als Goldstandard in der Diagnostik gesehen. 6, 14, 27, 37, 47, 51, 57, 64, 65, 100 Dies ist auch in der Statistik zurückzusehen, denn im Jahr 2015 erhielten in Deutschland ca. 22% aller Rückenschmerz Patienten mindestens eine Bildgebung. 6, 100 Diese unverhältnismäßig hohe Verwendung von bildgebenden Verfahren wird seit Jahrzehnten beobachtet. 14, 15, 51, 64, 72
(Schwere) Rückenschmerzen, die aus heiterem Himmel entstehen und möglicherweise mehrere Wochen andauern, können sehr frustrierend und angsterregend sein. Wir können gut verstehen, dass viele Menschen einen Scan machen lassen wollen, um zu sehen, was los ist.
Leider müssen wir ihnen aber mitteilen, dass die bildgebende Diagnostik bei Rückenschmerzen nur selten die Ursache ihrer Rückenschmerzen zeigt. 6, 15, 27, 47, 51, 64, 72 Grundsätzlich gibt es zwei Probleme bei der Verwendung von bildgebender Diagnostik für Rückenschmerzen:
1. Es werden sehr oft Fehlalarme ausgelöst.
Man wird auf Bildern immer einen „Grund“ für ihre Beschwerden finden, welcher allerdings oftmals nicht als alleiniger Schmerzgenerator in Frage kommt. 9, 15, 24, 27, 37, 100 Menschen ohne Rückenschmerzen weisen in MRT-Befunden nämlich genauso viele Veränderungen (wie Arthrose, Bandscheibenauffälligkeiten, etc.) auf. Dies trifft nicht nur bezüglich der Wirbelsäule zu, sondern für alle Gelenke. Siehe hierfür auch die Grafik hier unten.
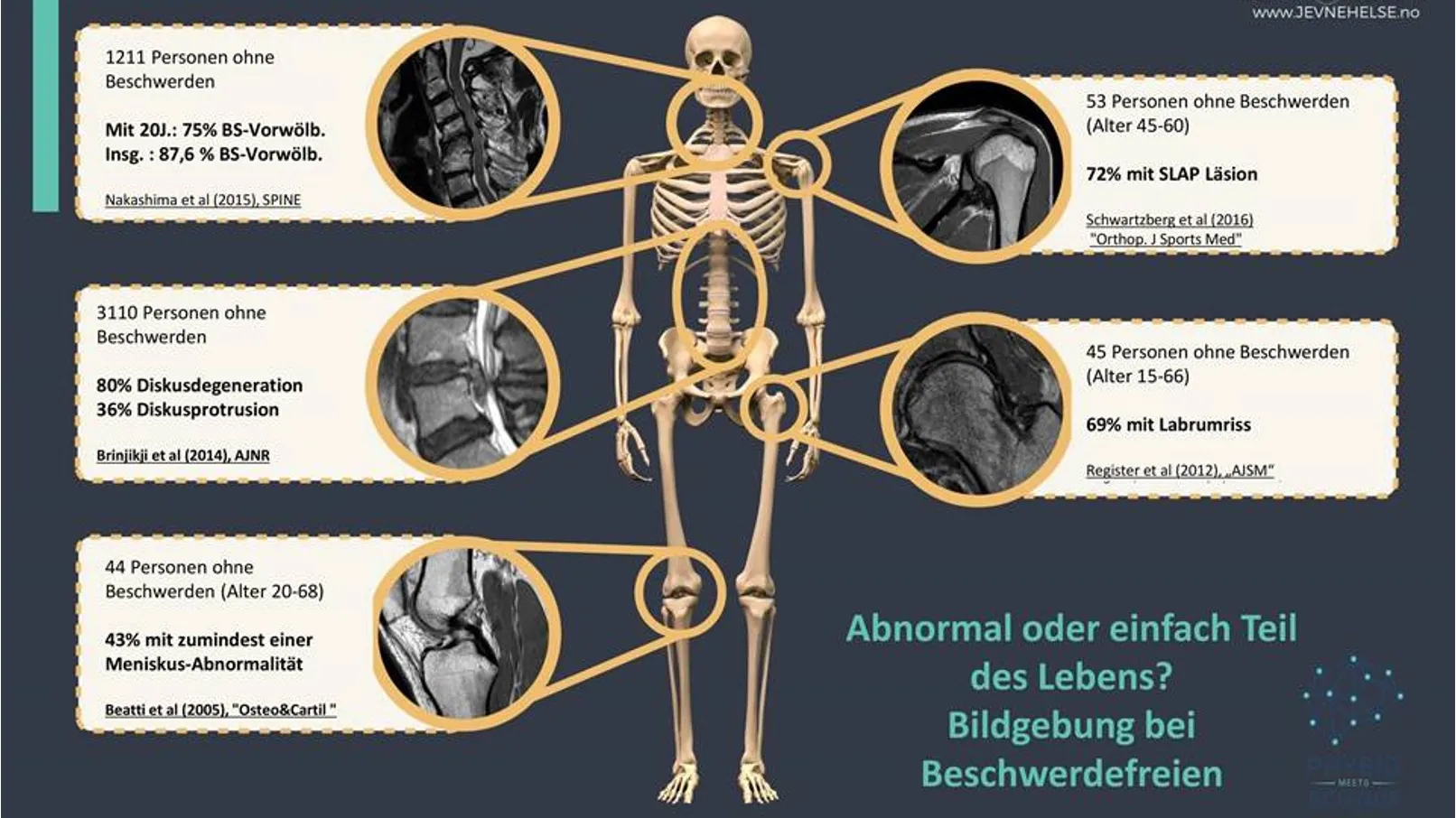
Die MRT-Befunde werden von Fachpersonen sehr unterschiedlich interpretiert.
Eine 2017 durchgeführte Studie unterstreicht dies deutlich: Bei einem Patienten mit stabilen, aber chronischen Rückenschmerzen wurden innerhalb von 3 Wochen 10 verschiedene Untersuchungen in 10 verschiedenen Zentren durchgeführt. 103 Die Ergebnisse dieser 10 Scans wiesen auf 49 verschiedene Probleme hin, wobei kein einziger dieser Befunde von allen Radiologen angegeben wurde. Was der eine Radiologe auf einem Scan als einen Bandscheibenvorfall interpretiert, kann für eine andere Radiologin eine degenerative Bandscheibenerkrankung sein.
Dies alles soll nicht heißen, dass bildgebende Diagnostik nutzlos ist oder sie nie verwendet werden soll. Wie bereits erwähnt, sollten diese Verfahren definitiv Anwendung finden, wenn ein Hinweis auf eine schwerwiegende Erkrankung vorliegt. 6, 15, 27, 51, 64, 72, 100 Hier sind MRT-, CT- und Röntgenuntersuchungen von unschätzbarem Wert, um eine schnelle und genaue Diagnose zu stellen und eine schnelle Behandlung zu ermöglichen. Die Wahrscheinlichkeit, dass bei Rückenschmerzen eine spezifische und/oder schwerwiegende Erkrankung vorliegt, liegt allerdings bei unter 1%. 6, 15, 27, 51, 64, 72, 100
Die unsachgemäße Anordnung und Verwendung von Scans kann zu unnötigen Sorgen und Problemen führen, die mehr schaden als nützen. 10, 15, 21, 24, 27, 59, 64, 98 Eine Untersuchung von über 57.000 älteren Menschen mit Rückenschmerzen ohne Anzeichen oder Hinweise auf ernsthafte oder unheilvolle Pathologie zeigt dies. 104 Bei 46% von ihnen wurde ohne wirklichen, klinischen Grund eine frühzeitige Bildgebung durchgeführt und es wurde festgestellt, dass sie in der Folge länger starke Schmerzmittel in höheren Dosen einnahmen, mehr Injektionen und Operationen erhielten und auch ein höheres Risiko für langfristig anhaltende Schmerzen hatten als diejenigen, die sich nicht untersuchen ließen. 10, 15, 21, 24, 27, 59, 64, 98
MYTHEN
Es gibt wahrscheinlich kein Thema in der Physiotherapie und Medizin, bei dem es so viele Mythen gibt, wie beim Thema Rückenschmerzen. Leider werden diese Mythen nicht nur vom Großteil der Bevölkerung als Wahrheit angesehen, sondern teilweise auch von Kollegen und Bildungssinstitutionen. Diese Mythen sorgen dafür, dass falsche Informationen verbreitet werden und können möglicherweisesogar gefährlich sein!
Wir haben uns daher ausführlich mit den meist vorkommenden Mythen beschäftigt und uns per Mythos angeschaut, wie die Wissenschaft hierzu steht. Seien Sie bereit für eine ausführliche und endgültige Klärung dieser Mythen.
Da hilft nur (Bett)Ruhe!
Häufig wird suggeriert: “Ruhen und schonen Sie sich einige Tage!”. Fakt ist aber, wer Rückenschmerzen hat, soll sich nicht schonen, sondern körperlich aktiv bleiben. 19, 36, 72 Folgendes ist wissenschaftlich belegt: Je länger man wegen Rückenschmerzen inaktiv bleibt, desto schlimmer werden körperliche Beschwerden und Einschränkungen und desto ungünstiger ist die Prognose hinsichtlich der körperlichen Leistungsfähigkeit und der Rückkehr zur normalen Aktivität. 19, 36, 51, 64, 72, 92
Wer Rückenschmerzen hat, soll nicht arbeiten gehen!
Mit möglichst aktiv bleiben beziehen wir uns auch auf die Ausführung der beruflichen Tätigkeit! Wer an Rückenschmerzen leidet, sollte so schnell wie möglich zu seinen normalen Betätigungen zurückkehren, wozu also auch die Arbeit gehört. Auch bei Bürojobs, denn es gibt keinen Zusammenhang zwischen bestimmten (Sitz-)Positionen und Rückenschmerzen! 56, 69, 78, 99 Wichtig ist aber der regelmäßige Wechsel der Körperposition, sodass man nicht stundenlang in der gleichen Position sitzt, bzw. verharrt. 22, 69, 78 Man sollte seinen Rücken nicht in “Watte packen”, denn er ist, wie alle Körperteile, auf Bewegung ausgelegt und passt sich durch Übung und Bewegung verschiedenen Gegebenheiten an. 53, 72
Meine schlechte Haltung ist schuld!
Dass die “schlechte” Haltung der Grund für Rückenschmerzen ist, ist ein weiterer stark verbreiteter Mythos, den wir Physiotherapeut:innen häufig zu hören bekommen. Wichtig: Aus wissenschaftlicher Sicht besteht kein Goldstandard für eine gute Haltung und somit existiert auch kein Zusammenhang zwischen der Körperhaltung und der Entstehung von Rückenschmerzen. 54, 56, 93, 99 Auf Englisch sagt man auch oft “Your best posture is your next posture” (Übersetzung: Die beste Haltung ist deine nächste Haltung – oder einfacher gesagt: Sorgen Sie dafür, dass Sie in Bewegung bleiben).
Wichtig zu erwähnen ist, dass unsere Körperhaltung sich oft an die Aktivitäten in unserem Alltag anpasst. Hier unten sieht man zwei Kampfsportler, bei denen man sagen könnte, dass beide keine “optimale” Haltung haben (Kopf steht nach vorne, Schultern stehen nach vorne, Rundrücken). Beide Spitzensportler werden keine Probleme damit haben und eher einen Vorteil aus dieser Körperhaltung ziehen können.

Das kommt vom vielen Bücken und schweren Heben!
Bücken und Heben wird häufig als Schmerz-auslösendfür unseren Rücken gesehen, weshalb in Rückenschulkursen häufig die “korrekte” oder “richtige” Hebetechnik gelehrt wird. 20, 53, 67, 74, 80, 90, 96 Die Begründung dieser Hebetechnik kommt ursprünglich aus Kadaver-Studien an Schweinen, die in den 90er Jahren durchgeführt wurden. Die Ergebnisse aus den Kadaverstudien führten dazu, dass man eine Kniehebetechnik gegenüber der Hebetechnik mit runden Rücken bevorzugen sollte. 1, 2, 12, 61, 96 Der Hintergrundgedanke daran ist, dass die Last nah am Körper gehalten wird und mit geradem Rücken, um den Druck in den Bandscheiben zu verringern. 31, 61, 67, 80
Bis heute ist unklar, wie hilfreich diese Ratschläge des korrekten Hebens sind, was auch erklärt, warum es keine Beweise gibt, dass das Lehren von bestimmten Hebetechniken zu einer Verminderung von Rückenschmerzen führt. 67, 96 Darüber hinaus ist es in der aktuellen Zeit schwierig, diesen Zusammenhang in Relation zu sehen, weil die Anzahl an wirklich körperlichen Arbeitsplätzen immer weiter abnimmt, während die Anzahl an Rückenschmerz-Patient:innen weiter steigt. Schweres Heben kann daher nicht als unabhängiger Risikofaktor für die Entstehung von Rückenschmerzen nachgewiesen werden. 36
Mein Beinlängenunterschied ist verantwortlich für meine Rückenschmerzen!
Beinlängenunterschiede werden häufig als Ursache für Rückenschmerzen angeführt. Hierbei ist die Theorie, dass ein Beinlängenunterschied durch einen Beckenschiefstand kompensiert wird und folglich eine nicht gleichseitige (asymmetrische) Belastung der Wirbelsäule entsteht. Die asymmetrische Belastung würde langfristig zu Änderungen der Bandscheiben führen. 23, 34, 77, 82, 87
Fakt ist: Unser Körper ist nicht symmetrisch. Beinlängenunterschiede von bis zu einem Zentimeter sind sehr häufig (ca. 65 – 90% der Bevölkerung) und Beinlängenunterschiede von bis zu zwei Zentimeter werden als eine normale, anatomische Variation eigneordnet. 23, 68, 77, 82, 87 Mehrere Studien zeigen, dass Beinlängenunterschiede gut vom Körper vertragen werden und keine Ursache von Rückenschmerzen sind. 23, 34, 44, 52, 68, 72, 77, 82, 87
Da ist sicher etwas beschädigt!
Akute oder auch chronische Rückenschmerzen können sehr angsteinflößend sein, sind aber nur äußerst selten gefährlich. 51, 64, 72 Auch chronische Rückenschmerzen stehen äußerst selten mit einer starken Gewebeschädigung in Zusammenhang. Bei einer Verletzung heilt unser Gewebe in der Regel innerhalb von 3 Monaten. Wenn ein Schmerz länger anhält, bedeutet das in der Regel, dass andere Faktoren zu den bestehenden Rückenschmerzen beitragen. 51, 63, 64, 72 Der Großteil der Rückenschmerzen beginnt nicht mit einer Gewebeschädigung, sondern steht im Zusammenhang mit den oben genannten Risikofaktoren. Diese können den Rücken empfindlicher gegenüber Bewegung und Belastung machen. 51, 64, 72 Ein Schmerz ist nicht unbedingt ein Hinweis auf Gewebeschädigung. 63
Die schweren Rucksäcke sind schuld!
Auch hierbei wird fälschlicherweise angenommen, dass der Rücken sehr anfällig ist. Mehrere Studien zeigen, dass das Tragen eines schweren Rucksacks kein Risiko für das Auftreten von Rückenschmerzen ist. 38, 83, 101 Die wahrgenommene Belastung durch das Tragen von Rucksäcken hat eine stärkere Beziehung zu Rückenschmerzen als die tatsächliche Belastung. Unser Rücken wird stärker durch Belastung und diese Belastung ist gut für die Gesundheit von Muskeln, Knochen, Sehnen, Bandscheiben, etc. 38, 83, 101
Die Frage ist, ob in der heutigen Zeit die Belastung in Form vom Tragen eines Rucksackes oder die Unterbelastbarkeit durch Inaktivität, Übergewicht, etc. gesundheitliche Probleme verursacht. Dies gilt sowohl für Kinder, als auch für Erwachsene.
Die Beweglichkeit / Blockade meines Iliosakralgelenks verursacht meine Rückenschmerzen!
Ein weiterer Mythos ist, dass die fehlende Beweglichkeit oder eine Blockade des Kreuz-Darmbein-Gelenks (Iliosakralgelenk, ISG) schuld an Rückenschmerzen sind. Das ISG besitzt aber keinen großen Bewegungsspielraum (ohne Gewichtsbelastung maximal 2° bis 3,5° und bei Belastung durchschnittlich 0,2°). 32, 54, 86 Aufgrund dieser geringen Beweglichkeit stellt sich die Frage, ob eine geringere Beweglichkeit des ISG überhaupt Schmerzen verursachen kann. Zusätzlich besteht die Aufgabe des Iliosakralgelenks nicht in der Bewegung, sondern in der Weiterleitung des Körpergewichts an die Beine, es funktioniert also wie ein Keil, welcher die Druckkräfte des Körpers weiterleitet.54 Es besteht ebenfalls keine Studie, welche aufzeigen konnte, dass durch ein Einrenken die Position des ISG verändert werden konnte. 94 Allerdings kann die Kraftübertragung des Beckens verbessert werden, indem die Beckenstabilität mittels Krafttraining erhöht wird. 54
Mein Wirbel muss wieder eingerenkt werden.
Viele Patient:innen sind der Meinung, dass man bei Rückenschmerzen einen oder mehrere Wirbel wieder “einrenken” muss (in Fachsprache auch eine Gelenkmanipulation genannt), um Beschwerden zu lindern. Oft wird dabei gedacht, dass das Einrenken und das damit verbundene Knacken zu einer Verschiebung der Wirbel führt. Obwohl eine Manipulation kurzfristig zu einer Schmerzerleichterung und Verbesserung der Beweglichkeit führen kann, hat dies definitiv nicht damit zu tun, dass sich einer oder mehrere Wirbel verschoben haben und sich nach der Manipulation wieder in der richtigen Position befinden.
Um endgültig herauszufinden, was das Knacken verursacht, haben Forscher das Knackgeräusch unter einem Live-MRT untersucht. 43 Vereinfacht erklärt, kommt es zu folgender Situation:
Zwei Flächen haften aneinander in einem flüssigkeitsgefüllten Raum.
Werden beide Flächen voneinander entfernt, widerstehen sie am Anfang dieser Zugkraft.
Ab einem gewissen Schlüsselpunkt kommt es zu einer Überwindung des Widerstands und einer sehr schnellen Entfernung der Flächen voneinander.
Dadurch entsteht ein Unterdruck, der die Löslichkeit des Gases reduziert und zur Entstehung von Gasblasen führt.
Sobald es keine Zugkraft mehr gibt, steigt der Gelenk-Innendruck wieder und das Gas geht zurück in die Lösung, ohne zu zerplatzen.
Das Video hier unten erklärt den Knack-Mechanismus etwas ausführlicher. Es ist zwar auf Englisch, man kann aber deutsche Untertitel einstellen. Rechts unten kann man auf “Untertitel” klicken und wenn man daneben auf “Einstellungen” klickt, kann man die Sprache einstellen.
OPERATION: JA ODER NEIN?
Anhand aller gesichteten und aktuellen Richtlinien zur Thematik “Rückenschmerzen” sollten diese zuerst immer konservativ, das heisst ohne Operation,behandelt werden. Einzige Ausnahme: die seltenen spezifischen Rückenschmerzen, welche durch schwerwiegendeErkrankungen verursacht werden. 6, 47, 57, 72 Trotzdem steigt die Anzahl an Rückenoperationen alleine in Deutschland um satte 71% zwischen 2007 und 2015. 6Diese stark verbreiteten operativen Verfahren werden jedoch als unwirksam bei unspezifischen Rückenschmerzen angesehen und haben somit (wenn überhaupt) nur eine äußerst geringe Bedeutung für die Behandlung von Rückenschmerzen. Somit sollte eine Operation immer das letzte Mittel der Wahl bei der Behandlung von Rückenschmerzen sein. 6, 8, 10, 11, 28, 47, 48, 50, 51, 57, 58, 63, 64, 72
WAS KÖNNEN SIE ALS PATIENT:IN ODER ÄRZT:IN VON UNS PHYSIOTHERAPEUT:INNEN ERWARTEN?
Wie bei jedem unserer (neuen) Patienten, erwartet sie zu Beginn der ersten Therapiesitzung ein ausführliches Anamnesegespräch mit einem unserer Therapeuten, um für die Therapie relevante Information zu evaluieren. Danach wird eine gründliche Untersuchung durch den Therapeuten vorgenommen, um den aktuellen Rehabilitationsstand genauestens festlegen zu können. Darüber hinaus werden Risikofaktoren identifiziert und werden wir nach klinischen Zeichen und Symptomen fragen, die möglicherweise auf eine spezifische Rückenerkrankung hindeuten können. Diese klinischen Zeichen und Symptome nennen wir auch “Red Flags” und beinhalten u.a. die medizinische Vorgeschichte, Blasen-/Darmsymptome, motorische Schwäche oder Empfindungsstörungen im Beinbereich, Fieber und/oder nächtliche Schweißausbrüche, unerklärlicher Gewichtsverlust, etc. Sollte anhand des Anamnesegesprächs oder während der körperlichen Untersuchung der Verdacht bestehen, dass man auf eine oder mehrere Red Flags trifft, werden wir Sie an den behandelnden Arzt zurückverweisen, was nur inseltenen Fällen der Fall ist.
Es wird gemeinsam mit dem Patienten ein individuelles Anforderungsprofil erstellt, welches speziell auf die täglichen Anforderungen im Leben des Patienten abgestimmt ist. Ziel ist es, einen klar objektiv definierten IST-Standpunkt zu gestalten und mittels erster Planungen den zu erreichenden Soll-Zustand zu formulieren. Dieser Weg wird durch den Transfer der Therapie stattfinden und laufend neu motorisiert und evaluiert, um zu jedem Zeitpunkt über den aktuellen Leistungszustand des Patienten informiert zu sein.
Um diese Art der Methodik noch effizienter zu gestalten und das volle Potenzial aus der Behandlung schöpfen zu können, bieten wir ihnen optional die Möglichkeit der erweiterten Therapiezeit an. Ziel dieser Zusatzleistung ist es, unser Behandlungspotential voll auszuschöpfen, eine qualitativ hochwertige Therapie zu garantieren und damit das Therapieergebnis zu optimieren. Durch das erweiterte Konzept können unsere Therapeuten deshalb noch effizienter an dem Therapieprozess arbeiten.
UNSER VORGEHENSWEISE BEI RÜCKENSCHMERZEN
Wie sie mittlerweile vernommen haben, sind Rückenschmerzen von vielen verschiedenen Faktoren abhängig und treten sehr häufig auf. Ebenso komplex gestaltet sich die Behandlung von Rückenschmerzen. Diese Information sollte sie nicht verunsichern, sie verdeutlicht aber nochmal, dass es keine Standardbehandlung bei Rückenschmerzen gibt.
Unterstützt von nationalen und internationalen wissenschaftlichen Leitlinien legen wir für die Behandlung von Rückenschmerzen den Fokus auf eine aktive Therapie, wobei eine (regelmäßige) körperliche Aktivität und Verhaltensanpassung im Vordergrund stehen. 5, 13, 14, 16, 37, 42, 47, 65, 76, 88, 92 Durch die Anwendung dieser Hauptmaßnahmen können Sie als Patient:in Ihre Gesundheit selbständig unterstützen und präventiv mitwirken. 5, 14, 28, 64, 65, 73, 76
Insbesondere die Maßnahme der Patient:innen-Edukation mittels Erklärung und Beratung sehen wir als sehr wichtig. 13, 14, 37, 47, 65, 73, 76, 88 Hierfür nehmen wir uns während des Behandlungsverlaufs viel Zeit und unter anderem zu diesem Zweck haben wir diese Seite entwickelt, um sie noch besser informieren und beraten zu können.
Als ergänzende Maßnahme zur aktiven Therapie können bei Bedarf Techniken aus der manuellen Therapie (bekannte Beispiele hierzu sind Mobilisationen oder Manipulationen der Wirbelsäule) oder Osteopathie hinzugezogen werden. 13, 14, 18, 26, 29, 35, 37, 47, 55, 57, 65, 73, 76, 88, 92 Hier sei aber erwähnt, dass es sich bei diesen Behandlungsmethoden lediglich um ergänzende Maßnahmen handelt. Meistens wird die Voraussetzung für eine aktive Therapie geschaffen.
Sowohl die Wissenschaft als auch unsere Erfahrung zeigen, dass eine (dauerhafte) Umsetzung von passiven Behandlungsmethoden bei Rückenschmerzen kurzfristig Schmerzen reduzieren und/oder die Beweglichkeit verbessern kann, dies jedoch langfristig meistens nicht der Fall ist. 13, 14, 16, 18, 37, 47, 57, 65, 73, 92 Dies führt oft dazu, dass Patient:innen berichten, dass es in den ersten Tagen nach der Behandlung besser geht, danach aber die Beschwerden zunehmen und die nächste Behandlung wieder gebraucht wird. Somit kann eine Abhängigkeit von Therapeut:innen entstehen. Dieses Problem hat man bei einer aktiven Behandlung nicht, weil 1) die Effekte der Behandlung generell länger anhalten und 2) der bzw. die Patient:in in der Lage ist, diese Art der Behandlung selbständig, außerhalb der Therapie weiterzuführen. 13, 28, 37, 47, 51, 57, 64, 65, 73, 76, 81
Eine Massage wird nicht oft (als ergänzende Maßnahme) bei uns durchgeführt, da die Wissenschaft in den letzten Jahren gezeigt hat, dass eine Massage bei Rückenschmerzen nicht so wirksam ist wie früher angenommen wurde. Dies wird unterstützt von nationalen und internationalen wissenschaftlichen Leitlinien, die sogar von einer Massagetherapie bei Rückenschmerzen abraten. 13, 14, 37, 47, 57, 65, 73, 76, 81
PARADIGMENWECHSEL IN DER BEHANDLUNG VON RÜCKENSCHMERZEN
Wie Ihnen vielleicht bereits aufgefallen ist, gehen wir in der Physiotherapie mit Rückenschmerzen etwas anders um, als man es vielleicht von Physiotherapeut:innen gewohnt ist. Viele Patient:innen mit Rückenschmerzen denken, dass sie mit einer Verordnung für Physiotherapie automatisch Massagetherapie bekommen. Wir streben einen Paradigmenwechsel in der Behandlung von Rückenschmerzen an, und zwar steht bei uns, wie bereits erwähnt, ein aktiver Ansatz im Fokus statt einer passiven Behandlung. 13, 16, 37, 42, 57, 51, 76, 81, 92
Jetzt fragen Sie sich vielleich, wie ein aktiver Ansatz in der Behandlung von Rückenschmerzen aussieht. Ganz genau können wir diese Frage nicht beantworten, denn Rückenschmerzen sind sehr individuell und die dadurch erfahrenen Einschränkungen, Schmerzen und Probleme sind sehr unterschiedlich. Die aktive Therapie bei Rückenschmerzen wird bei uns oft nach den Leitlinien der International Academy for Sportscience gestaltet. Sobald beurteilt worden ist, ob dieses Konzept geeignet ist für den oder die Patient:in, wird eine funktionelle Diagnostik durchgeführt. Während der funktionellen Diagnostik wird deutlich, welche Bewegungen und Aktivitäten schmerzhaft oder eingeschränkt sind und somit verantwortlich sind für Einschränkungen im Alltag, bei der Arbeit oder beim Sport. Genau diese Bewegungen werden während des weiteren Rehabilitationsverlaufs, im schmerzfreien Bewegungsbereich, wiederholt. Hierbei wird die Belastung in kleinen Schritten graduell erhöht und die sogenannte spezifische Belastbarkeit verbessert: Die schmerzhaften Bewegungen werden mit der Zeit weniger schmerzhaft, weil unser Körper diesen Reiz durch den spezifischen Trainingsprozess besser vertragen kann. Durch die verbesserte spezifische Belastbarkeit haben wir einen direkten Einfluss auf Schmerzen und Einschränkungen und können diese nachhaltig reduzieren.
LASST UNS ZUSAMMEN DAS BESTE AUS IHRER THERAPIE RAUSHOLEN
Um ein optimales Therapieergebnis zu erreichen, ist eine gegenseitige Kooperation zwischen Therapeut:In und Patient:in notwendig. Mit dieser Seite möchten wir Ihnen eine ausführliche Übersicht bezüglich der Problematik verschaffen. Trotz der Häufigkeit von Rückenschmerzen gibt es im Allgemeinen eine sehr gute Prognose, wobei Rückenschmerzen sich bei 75 – 90% der Patient:innen verbessern. Wir zeigen Ihnen den Weg und werden Sie während Ihres gesamten Therapieprozesses unterstützen. Wenn Sie sich auf unsere Kompetenz verlassen, kooperieren und Selbstverantwortung zeigen, liegt ein vielversprechendes Ergebnis vor Ihnen.
Bei diesem Blog handelt es sich um eine kostenlose Wissensvermittlung der betroffenen Krankheitsbilder. Da sich die Krankheitsbilder trotz klinischer Diagnosen häufig unterschiedlich in ihren Symptomen präsentieren können, bedarf es einer fachgerechten Abklärung. Dadurch kann mit gezielten therapeutischen Massnahmen an der individuellen Problematik gearbeitet werden.
QUELLENANGABE
Adams MA, Dolan P.(1996). Time- dependent changes in the lumbar spine´s resistance to bending. Clinical Biomechanics. 11(4):194-200.
Adams MA, Hutton WC.(1982).Mechanical factors in the etiology of low back pain. Orthopedics.5(11):1461-5.
Almeida M, Saragiotto B, Richards B, Maher CG.(2018). Primary care management of non- specific low back pain: key messages from recent clinical guidelines. Med J Aust. 208(6):272-275.doi:10.5694/mja17.01152.
Bardin LD, King P, Maher CG. (2017).Diagnostic triage for low back pain: a practical approach for primary care. Medical Journal of Australia.306(6):268-273.
Berglund L, Aasa B, Hellqvist J, Michaelson P, Aasa U.(2015).Which Patients With Low Back Pain Benefit From Deadlift Training? J Strength Cond Res. 29(7):1803-11.doi:10.1519/JSC.0000000000000837.
Bertelsmann Stiftung.(2016). Rückenschmerzen: Viele Arztbesuche und unnötige Bilder- Patienten sind medizingläubig, Ärzte technikorientiert. Spotlight Gesundheit.5:2-8.
Bontrup C, Taylor WR, Fliesser M, Visscher R, Green T, Wippert PM, Zemp R.(2019).Low back pain and its relationship with sitting behaviour among sedentary office workers. Appl Ergon.81:102894.doi:10.1016/j.apergo.2019.102894.
Bons SB, MAJP; van den Donk M, Koes B, Kuijpers T, Ostelo RW, Schaafstra A, Spinnewijn WE, Verburg Oorthuizen AF, Verweij HA.(2017).NHG guideline for aspecific low- back pain. webpage: https://richtlijnen.nhg.org/standaarden/aspecifieke-lagerugpijn
Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG.(2015). Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol.36(4):811-6.doi:10.3174/ajnr.A413
Buchbinder R, van Tulder M, Öberg B, Costa LM, Woolf A, Schoene M, Croft P. (2018).Low back pain: a call for action. Lancet.391(10137):2384-2388.doi:10.1016/S0140-6736(18)30488-4.
Buchbinder R, Underwood M, Hartvigsen J, Maher CG.(2020). The Lancet Series call to action to reduce low value care for low back pain: an update. Pain.161(Suppl 1):S57-64.doi:10.1097/j.pain.0000000000001869
Callaghan JP, McGill SM.(2001).Low back joint loading and kinematics during standing and unsupported sitting.Ergonomics.44(3):280-94.doi:10.1080/00140130118276.
Casser HR. (2018).Clinical practice guideline: Non- specific low back pain. MMW Fortschr Med.160(16):56-59.doi:10.1007(s15006-018-0939-5.
Chou R, Quaseem A, Snow V, Casey D, Cross JT, Shekelle P, Owens D, Clinical Efficacy Assessment Subcommittee of the American College of Physicians; American College of Physicians; American Pain Society Low Back Pain Guidelines Panel.(2007). Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society. Ann Intern Med.147(7):478-91.doi:10.7326/0003-4819-147-7-200710020-00006.
Chou R, Fu R, Carrino JA, Deyo RA.(2009). Imaging strategies for low- back pain: systematic review and meta- analysis. Lancet.373(9662):463-72.doi:10.1016/S0140-6736(09)60172-0.
Chou R, Qaseem A, Owens DK, Shekelle P, Clinical Guidelines Committee of the American College of Physicians.(2011). Diagnostic imaging for low back pain: advice for high- value health care from the American College of Physicians. Ann Intern Med.154(3):181-9.doi:10.7326/0003-4819-154-3-201102010-00008.
Costa LC, Maher CG, Hancock MJ, McAuley J, Herbert RD, Costa LO.(2012).The prognosis of acute and persistent low- back pain: a meta-analysis.CMAJ.184(11):E613-24.doi :10.1503/cmaj.111271.
Coulter IA, Crawford C, Hurwitz EL, Vernon H, Khorsan R, Booth MS, Herman PM,(2018). Manipulation and mobilization for treating chronic low back pain: a systematic review and meta- analysis. Spine J. 18(5):866-879.doi:10.1016/j.spine.2018.01.013.
Dahm K, Burberg KG, Jamtvedt G, Hagen KB. (2010). Adviced rest in bed versus advice to stay active for acute low- back pain and sciatica. Cochrane Database Syst Rev. 16(86):CD07612.doi:10.1002/14651858.CD007612.pub2.
Damkot DK, Pope MH, Lord J, Frymoyer JW.(1984). The relationship between work history, work environment and low-back pain in men.Spine (Phila Pa 1976).9(4):395-9.doi:10.1097/00007632-198405000-00012.
Darlow B, Forster BB, O´Sullivan K, O´Sullivan P. (2016).It is time to stop causing harm with inappropriate imaging for low back pain. Br J Sports Med.51(5):doi:10.1136/bjsports-2016-096741
De Carvalho DE, de Luca K, Chiro M, Funabashi M, Breen A, Wong AY, Johannsson MS, Ferreira ML, Swab M, Kawchuk GN, Adams J, Hartvigsen J. (2020).Association of Exposure to Seated Postures With Immediate Increases in Back Pain: A Systematic Review of Studies With Objectively Measured Sitting Time. Journal of Manipulative and Physiological Therapeutics. 43(1):1-12.
Defrin R, Benyamin SB, Aldubi RD, Pick CG. (2005).Conservative Correction of Leg- Length Discrepancies of 10mm or Less for Relief of Chronic Low Back pain. Archives of Physical Medicine and Rehabilitation.86(11):2075-2080.
Downie A, Hancock M, Jenkins H, Buchbinder R, Harris I, Underwood M, Goergen S, Maher CG. (2020).How common is imaging for low back pain in primary and emergency care? Systematic review and meta- analysis of over 4 million imaging requests across 21 years. Br J Sports Med. 54(11):642-651.doi:10.1136/bjsports-2018-100087.
Draper- Rodi J, Vogel S, Bishop A.(2018). Identification of prognostic factors and assessment methods on the evaluation of non- specific low back pain in biopsychosocial environment. International Journal of Osteopathic Medicine.30:25-34.doi:https://doi.org/10.1016/j.ijosm.2018.07.001
Farra DF, Risio RG, Vismara L, Bergna A.(2021).Effectiveness of osteopathic interventions in chronic non- specific low back pain: A systematic review and meta-analysis. Complement Ther Med.56:102616.doi:10.1016/j.ctim.2020.102616.
Flynn TW, Smith B, Chou R.(2011). Appropriate use of diagnostic imaging in low back pain: reminder that unnecessary imaging may do as much harm as good. J Orthop Sports Phys Ther. 41(11):838-46.doi:10.2519/jospt.2011.3618.
Foster NE, Anema JR, Cherkin D, Chou R, Cohen SP, Gross DP, Ferreira PH, Fritz JM, Koes BW, Peul W, Turner JA, Maher CG, Lancet Low Back Pain Series Working Group. (2018). Prevention and treatment of low back pain : evidence, challenges, and prmising directions.Lancet.391(10137):2368-2383.doi:10.1016/S0140-6736(18)30489-6
Franke H, Franke JD, Fryer G.(2014). Osteopathic manipulative treatment for nonspecific low back pain: A systematic review and meta- analysis. BMC Musculoskelet. Disord. doi:10.1186/1471-2474-15-286
Freburger JK, Holmes GM, Agans RP, Jackman AM, Darter JD, Wallace AS, Castel LD, Kalsbeek WD, Carey TS. (2009).The rising prevalence of chronic low back pain. Arch Intern Med. 169(3):251-8.doi:10.1001/archinternmed.2008.543.
Gagnon D, Plamondo A, Lariviere C.(2018). A comparison of lumbar spine and muscles loading between male and female workers during box transfers. J Biomech. 81:76-85.
Geisser ME, Wiggert EA, Haig AJ, Colwell MO.(2005). A randomized, controlled trial of manual therapy and specific adjuvant exercise for chronic low back pain. Clin J Pain.21(6):463-70.doi:10.1097/01.ajp.0000135237.89834.23.
GBD 2015 Disease and Injury Incidence and Prevalance Collaborators.(2016).Global, regional, and national incidence, prevalence, and years lived with disability for 310 disease and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.Lancet.388(10053):1545-1602.
Gofton JP.(1985).Persistent low back pain and leg length disparity. The Journal of Rheumatology.12(4):747-750.
Globe G, Farabaugh RJ, Hawk C, Kaeser M, Dehen M. Augat T.(2016).Clinical Practice Guideline: Chiropractic Care for Low Back Pain. Journal of Manipulative and Physiological Therapeutics.39(1):1-22.
Hagen K, Jamtvedt G, Hilde G, Winneman MF.(2005).The updated Cochrane review of bed rest for low back pain and sciatica. Spine (Phila Pa 1976).30(5):542-6.doi:10.1097/01.brs.0000154625.02586.95
Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M, Lancet Low Back Pain Series Working Group.(2018).What low back pain is and why we need to pay attention.Lancet.391(10137):2356-2367.doi:10.1016/S0140-6736(18)30480-X.
Haselgrove C, Straker L, Smith A, O´Sullivan P, Perry M, Sloan N. (2008).Perceived school bag load, duration of carriage, and method of transport to school are associated with spinal pain in adolescents: an observational study. Australian Journal of Physiotherapy.54(3):193-200
Hoy D, Brooks P, Blyth F, Buchbinder R. (2010).The Epidemiology of low back pain. Best Pract Res Clin Rheumatol.24(6):769-81.doi:10.1016/j.berh.2010.10.002.
Hoy D, March L, Brooks P, Llyth F, Woolf A, Bain C, Williams G, Smith E, Vos T, Barendregt J, Murrray C, Burstein R, Buchbinder R.(2014).The global burden of low back pain: estimates from the Global Burden of Disease 2010 study. Ann Rheum Dis.73(6):968-74.doi:10.1136/annrheumdis-2013-204428.
Itz CJ, Geruts JW, van Kleef M, Nelemans P.(2013).Clinical course of non- specific low back pain: a systematic review of prospective cohort studies set in primary care. Eur J Pain. 17(1):5-15. doi:10.1002/j.1532-2149.2012.00170.x
Jones KC, Tocco EC, Marshall AN, Valovich McLeod TC, Welch Bacon CE. (2020).Pain Education with Therapeutic Exercise in Chronic Nonspecific Low Back Pain Rehabilitation: A Critically Appraised Topic. J Sport Rehabil.29(8):1204-1209.doi:10.1123/jsr.2019-0345.
Kawchuk GN, Fryer J, Jaremko JL, Zeng H, Rowe L, Thompson R.(2015). Real-time visualization of joint cavitation.PLoS One.10(4):e0119470.doi:10.1371/journal.pone.0119470.
Kendall JC, Bird AR, Azari MF. (2014).Foot posture, leg length discrepancy and low back pain- their relationship and clinical management using foot orthoses an overview. Foot.24(2):75-80.doi:10.1016/j.foot.2014.03.004.
Kissling R, Brunner C, Jacob HA.(1990).Mobility of the sacroiliac joint in vitro. Z Orthop Ihre Grenzgeb.128(3):282-8.doi:10.1055/s-2008-1039994.
Klyne DM, Barbe MF, van den Hoorn W, Hodges PW.(2018).ISSLS PRIZE IN CLINICAL SCIENCE 2018: longitudinal analysis of inflammatory, psychological, and sleep- related factors following an acute low back pain episode- the good, the bad, and the ugly. Eur Spine J.27(4):763-777.doi:10.1007(s00586-018-5490-7.
Koes BW, van Tulder M, Lin CW, Macedo LG, McAuley J, Maher C. (2010).An updated overview of clinical guidelines for the management of non- specific low back pain in primary care. Eur Spine J. 19(12):2075-94.doi:10.1007/s00586-010-1502-y.
Koes BW, van Tulder M, L CW, Macedo LG, McAuley J, Maher C.(2019). An updated overview of clinical guidelines for the management of non- specific low back pain in primary care. Eur Spine J. 19(12).2075-94.doi:10.1007/s00586-010-1502-y.
Kongsted A, Kent P, Axen I, Downie AS, Dunn KM.(2016). What have we learned from ten years of trajectory research in low back pain? BMC Musculoskelet Disord.17:220.
Kongsted A, Ris I, Kjaer P, Hartvigsen J. (2021).Self- management at the core of back pain care: 10 key points for clinicians. Brazilian journal of physical therapy, 25(4):396-405
Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF).(2021).KNGF- richtlijn lage rugpijn en lumbosacraal radiculair syndroom.
Knutson GA.(2005).Anatomic and functional leg-length inequality: A review and recommendation for clinical decision-making. Part I, anatomic leg-length inequality: prevalence, magnitude, effects and clinical significance. Chiropractic & Osteopathy.13(11).doi:10.1186/1746-1340-13-11
Kuijer PP, Verbeek JH, Visser B, Elders LA, Van Roden N, Van den Wittenboer ME, Lebbink M, Burdorf A, Hulshof CT.(2014). An Evidence- Based Multidisciplinary Practice Guideline to Reduce the Workload due to Lifting for Preventing Work- Related Low Back Pain. Ann Occup Environ Med.26:16. Doi:10.1186/2052-4374-26-16.
Lederman E. (2010).The myth of core stability. The Journal of Bodywork and Movement Therapies.14(1):84-98.
Licciardone JC, Brimhall AK, King LN.(2005).Osteopathic manipulative treatment for low back pain: a systematic review and meta- analysis of randomized controlled trials. BMC Musculoskelt Disord. 6:43.doi:10.1186/1471-2474-6-43.
Lis AM, Black KM, Korn H, Nordin M. (2007).Association between sitting and occupational LBP. Eur Spine J.16(2):283-98.doi:10.1007/s00586-006-0143-7.
Longtin C, Decary S. Cook CE, Tousignant-Laflamme Y.(2021).What does it take to facilitate the integration of clinical practice guidelines for the management of low back pain into practice? Part 1: A synthesis of recommendation. Pain Pract.21(8):943-954.doi:10.1111/papr.13033.
Mafi JN, McCarthy EP, Davis RB, Landon BE. (2013)Worsening trends in the management and treatment of back pain. JAMA Intern Med.173(17):1573-81. Doi:10.1001/jamainternmed.2013.8992
Maher C, Underwood M, Buchbinder R. (2017).Non-specific low back pain. Lancet. 389(10070):736-747.doi10.1016/S0149-6736(16)30970-9.
Martin BI, Deyo RA, Mirza SK, Turner JA, Comstock BA, Hollingworth W, Sullivan SD.(2008).Expenditures and health status among adults with back and neck problems. JAMA. 2008; 299(6):656-64.
McGill SM. (1997).The Biomechanics of low back pain injury: Implications on current practice in industry and the clinic. J Biomech.30(5):465-75.
Meroni R, Piscitelli D, Ravasio C, Vanti C, Bertozzi L, De Vito G, Perin C, Guccione AA, Cerri CG, Pillastrini P. (2021).Evidence for managing chronic low back pain in primary care: a review of recommendations from high- quality clinical practice guidelines. Disabil Rehabil.43(7):1029-1043.doi:10.1080/09638288.2019.1645888.
Moseley GL, Butler DS. (2015).Fifteen Years of Explaining Pain. The Past, Present, and Future. The Journal of Pain.16(9). 807-813.doi:https://doi.org/10.1016/j.jpain.2015.05.005
Nationale Versorgungsleitlinie Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale Versorgungs Leitlinie Nicht- spezifischer Kreuzschmerz- Kurzfassung, 2. Auflage. Version 1.2017 [cited:2022-08-14]. DOI: 10.6101/AZQ/000377. kreuzschmerz.versorgungsleitlinien.de
NICE 2016 : National Guideline Centre (UK). Low Back Pain and Sciatica in Over 16s: Assessment and Management. London: National Institute for Health and Care Excellence (NICE); 2016.PMID:27929617
Nijs J, Clark J, Malfliet A, Ickmans K, Voogt L, Don S, den Bandt H, Goubert D, Kregel J, Coppieters I, Dankaerts W. (2017).In the spine or in the brain? Recent advances in pain neuroscience applied in the intervention for low back pain. Clin Exp Rheumatol. 35 Suppl 107(5):108-115.
Nolan D, O´Sullivan K, Newton C, Singh G, Smith BE. (2020).Are there differences in lifting technique between those with and without low back pain? A systematic review. Scand J Pain. 20(2):215-27.
O´Brien S, Kernohan G, Fitzpatrick C, Hill J, Beverland.(2010). Perception of Imposed Leg Length Inequality in Normal Subjects. Hip Int.20(4):505-11.doi:10.1177//112070001002000414
O´Sullivan K, O´Sullivan P, O´Sullivan L, Dankaerts W. (2012).What do physiotherapists consider to be the best sitting spinal posture? Man Ther.17(5):432-7.doi:10.1016(j.math.2012.04.007.
O´Sullivan PB, Caneiro JP, O´Keeffe M, Smith A, Dankaerts W, Fersum K. O´Sullivan K. (2018).Cognitive Functional Therapy: An Integrated Behavioral Approach for the Targeted Management of Disabling Low Back Pain. Phys Ther.98(5):408-432. Doi:10.1093/ptj/pzy022.
O´Sullivan K, O´Keeffe M, Forster BB, Qamar SR, van der Westhuizen A, O´Sullivan PB.(2019).Managing low back pain in active adolescents. Best Pract Res Clin Rheumatol.33(1):102-121.doi:10.1016/j.berh.2019.02.005.
O´Sullivan PB, Caneiro JP, O´Sullivan K, Lin I, Bunzli S, Wernli K, O´Keeffe. (2020).Back to basics: 10 facts ever person should know about back pain.Br J Sports Med.54(12):698-699.doi:10.1136/bjsports-2019-101611.
Oliveira CB, Maher CG, Pinto RZ, Traeger AC, Lin CW, Chenot JF, van Tulder M, Koes BW. (2018).Clinical practice guidelines for the management of non- specific low back pain in primary care: an updated overview. Eur Spine J.27(11):2791-2803.doi:10.1007/s00568-018-5673-2.
Parreira P, Maher CG, Steffens D, Hancock MJ, Ferreira Ml.(2018). Risk factors for low back pain and sciatica: an umbrella review. Spine18(9):1715-21.
Pengel LH, Herbert RD, Maher CG, Refshauge KM. (2003).Acute low back pain: systematic review of its prognosis. BJM.327(7410):323.doi:10.1136/bmj.327.7410.323
Qaseem A, Wilt TJ, McLean RM, Forciea MA, Clinical Guidelines Committee of the American College of Physicians, Denberg TD, Barry MJ, Boyd C, Chow RD, Fitterman N, Harris RP, Humphrey LL, Vijan S. Noninvasive Treatment for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med.166(7):514-530.doi:10.7326/M16-2367.
Rannisto S, Okuloff A, Utti J, Paananen M, Rannisto PH, Malmivaara A, Karppinen J. (2019).Correction of leg- length discrepancy among meat cutters with low back pain: a randomized controlled trial. BMC Musculoskelet Disord 20:105.doi:10.1186/s12891-019-2478-3
Roffey DM, Wai EK, Kwon BR, Dagenais S. (2010).Causal assessment of occupational sitting and low back pain: results of a systematic review. Spine J.10(3):252-61.doi:10.1016/j.spinee.2009.12.005.
Rubinstein SM, de Zoete A, van Middelkoop M, Assendelft WJJ, de Boer MR, van Tulder MW. (2019).Benefits and harms of spinal manipulative therapy for the treatment of chronic low back pain: systematic review and meta- analysis of randomized controlled trials. BMJ. 364:1689.
Salaceni N, Kent P, Ng L, Campbell A, Straker L, O´Sullivan P. (2020).To Flex or Not to Flex? Is Thera a Relationship Between Lumbar Spine Flexion During Lifting and Low Back Pain? A Systematic Review With Meta- Analysis. J Orthop Sports Phys Ther.50(3):121-30.doi:10.2519/jospt.2020.9218.
Saner J, Bergman EM, de Bie RA, Sieben JM.(2018).Low back pain patients´perspectives on long- term adherence to home-based exercise programmes in physiotherapy. Musculoskelet Sci Pract.38:77-82.doi:10.1016/j.msksp.2018.09.002.
Shea E, Steinhaus M, Kim JH, Cunningham M, Fragomen A, Rozbruch SR. (2018).Leg Length Discrepancy, Functional Scoliosis and Low Back Pain. JBJS Reviews.6(8):6-8.doi:10.2106/JBJS.RVW.17.00148
Skaggs DL, Early SD, D´Ambra P, Tolo VT, Kay RM. (2006).Back pain and backpacks in school children. J Pediatr Orthop. 26(3):358-63.doi:10.1097/01.bpo.000027723.14631.6e.
Smith D, Bissell G, Bruce-Low S, Wakefield C. (2011).The effect of lumbar extension training with and without pelvic stabilization on lumbar strength and low back pain. Journal of Back and Musculoskeletal Rehabilitation.24(4):241-249.
Smith BE, Littlewood C, May S.(2014).An update of stabilization exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord.9(15):416.doi:10.1186/1471-2474-15-416.
Snijders CJ, Vleeming A, Stoeckart R.(1993). Transfer of lumbosacral load to iliac bones and legs Part 1: Biomechanics of self- bracing of the sacroiliac joints and its significance for treatment and exercise. Clin Biomech. 8(6):285-94.doi:10.1016/0268-0033(93)90002-Y.
Soukka A, Alaranta H, Tallroth K, Heliövaara M. (1991).Leg length inequality in people of working age. The asscoation between mild inequality and low back pain is questionable. Spine.16(4):429-431.doi:10.1097/00007632-199104000-00007
Sowah D, Boyko R, Antle D, Miller L, Zakhary M, Straube S.(2018).Occupational interventions for the prevention of back pain: Overview of systematic reviews. J Safety Res.66:39-55.doi:10.1016/j.jsr.2018.05.007.
Steffens D, Ferreira ML, Latimer J, Ferreira PH, Koes BW, Blyth F, Li Q, Maher CG. (2015).What triggers an episode of acute low back pain? A case- crossover study. Arthritis Cares Res. 67(3):403-10.doi:10.1002/acr.22533.
Stevens M, Steffens D, Ferreira M, Latimer J, Li Q, Blyth F, Maher C. (2016).Patients´ and Physiotherapists´ View on Triggers for Low Back pain.Spine.41(4).pE218-E224.doi:10.1097/BRS.000000000000193
Sturesson B, Uden A, Vleeming A.(2000). A radiostereometric analysis of movements of the sacroiliac joints during the standing hip flexion test. Spine.25(3):364-8.doi:10.1097/00007632-200002010-00018.
Toward Optimized Practice (TOP) Low Back Pain Working Group. Evidence informed primary care management of low back pain: Clinical practice guideline. 3rd edition;2017. Edmonton.
Tintali S, Bowles KA, Keating JL, Haines T.(2021). Sitting Posture During Occupational Driving Causes Low Back Pain; Evidence- Based Position or Dogma? A Systematic Review. Hum Factors. 63(1):111-123.doi:10.1177/001872081987130.
Tullberg T, Blomberg S, Branth B, Johnsson R.(1998).Manipulation does not alter the position of the sacroiliac joint. A roentgen stereophotogrammetric analysis. Spine.23(10):1124-8; discussion 1129.doi:10.1097/00007632-199805150-00010.
Ussing K, Kjaer P, Smith A, Kent P, Jensen RK, Schiøttz-ChristensenB, O´Sullivan PB.(2020).Cognitive Functional Therapy for People with Nonspecific Persistent Low Back Pain in a Secondary Care Setting- A Propensity Matched, Case- Control Feasibility Study. Pain Med.21(10):2061-2070.doi:10.1093/pm/pnaa034.
Verbeek J, Martimo KP, Karppinen J, Kuijer PP, Takala EP, Viikari-Juntura E.(2012).Manual material handling advice and assistive devices for preventing and treating back pain in workers: a Cochrane Systematic Review. Occup Environ Med.69(1):79-80.
Wasiak R, Kim J, Pransky G. (2006).Work disability an costs caused by recurrence of low back pain: longer and more costly than in first episodes. Spine (Phila Pa 1976).31:219-225
Webster BS, Cifuentes M. (2010).Relationship of early magnetic resonance imaging for work- related acute low back pain with disability and medical utilization outcomes. J Occup Environ Med. 52:900-7
Wernli K, O´Sullivan P, Smith A, Campbell A, Kent P. (2020). Movement, posture and low back pain. How do they relate? A replicated single- case design in 12 people with persistent, disabling low back pain. Eur J Pain.24(9):1831-1849.doi:10.1002/ejp.1631.
Wiles LK, Hibbert PD, Stephens JH, Molloy C, Maher CG, Buchbinder R, Moseley GL, O´Sullivan PB, Lin I, Briggs AM, Slater H, Harris IA, Jan S, Dwyer A, Fallon K, Hogg M, Fried K, Needs C, Casey P, Dabestani R, Kay D, Braithwaite J, Runciman WB.(2022). What Constitutes “Appropriate Care” for Low Back Pain? Point- of- Care Clinical Indicators From Guideline Evidence and Experts (the STANDING Collaboration Project).Spine (Phila Pa 1976).47(12):879-891.doi:10.1097/BRS.0000000000004274.
Yamato TP, Maher CG, Traeger A, Williams CM, Kamper SJ.(2018).Do schoolbags cause back pain in children and adolescents? A systematic review. Br J Sports Med. 52(19):1241-1245.doi:10.1136/bjsports-2017-098927.
Zaina F, Balague F, Battie M, Karppinen J, Negrini S. (2020).Low Back Pain in 2020: new frontiers and old limits of our understanding. An overview of the state of the art form a rehabilitation perspective. Eur J Phys Rehabil Med.56(2):212-219.doi:10.23736/S1973-9087.20.06257-7.
Herzog, R., Elgort, D. R., Flanders, A. E., & Moley, P. J. (2017). Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period. The Spine Journal, 17(4), 554-561.
Andersen, J. C. (2011). Is immediate imaging important in managing low back pain?. Journal of athletic training, 46(1), 99-102.